Osteotomia de rotação interna do úmero para o tratamento da paralisia obstétrica Erb-Duchenne: resultados clínicos e radiográficos
Estudo realizado sobre Osteotomia de rotação interna do úmero para o tratamento da paralisia obstétrica Erb-Duchenne: resultados clínicos e radiográficos com objetivo de avaliar os resultados funcionais e radiográficos em pacientes que passaram por alongamento de tecidos moles anteriores do ombro associado a redução aberta e osteotomia de rotação interna para centralizar a cabeça do úmero como opção de tratamento para sequelas de paralisia obstétrica de Erb-Duchenne.
MÉTODO:
Um total de 35 pacientes foram submetidos a este tratamento cirúrgico, e o acompanhamento pós-cirúrgico médio foi de 4,6 anos. A escala de Mallet foi aplicada antes e depois do procedimento. Um total de 20 pacientes fizeram tomografia computadorizada para avaliar a versão glenoidal e a subluxação da cabeça do úmero.
RESULTADOS:
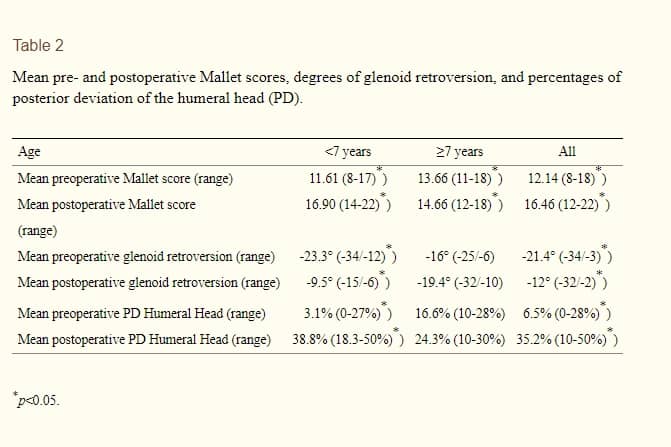
Uma melhora funcional foi alcançada como fica evidenciado pelo aumento da pontuação na escala de Mallet, de 12,14 para 16,46 (p <0,001). A correção da retroversão foi conseguida assim que a versão glenoidal foi de -21,4 graus para -12 graus (p <0,001). A subluxação da cabeça do úmero foi de 6,5 para 35,2% (p <0,001). Pacientes com mais de 6 anos de idade não obtiveram melhora na articulação glenoumeral em relação a anomalias displásicas.
CONCLUSÃO:
Osteotomia de rotação interna em conjunto de alongamento dos tecidos moles anteriores do ombro em pacientes com idade abaixo de 7 anos proporcionaram melhora na função, retroversão e da subluxação da articulação glenoumeral.
Palavras-chave: Paralisia obstétrica, Deformidade glenoumeral, Luxação do Ombro, Osteotomia
INTRODUÇÃO
Paralisia obstétrica ocorre po tração do plexo braquial em recém-nascidos com peso normal ou acima do esperado em casos de partos difíceis (como em apresentação pélvica) e em casos de distócia do ombro. A incidência de paralisia obstétrica varia de 1 a 4,6 casos por 1000 nascidos vivos.
Apesar de a recuperação motora completa pode ser alcançada para muitos dos pacientes, alguns deles desenvolvem deformidades de crescimento por conta da lesão no nervo causada por um desequilíbrio muscular secundário. Uma das deformidades mais comuns é a contratura em adução e rotação interna do ombro por causa da predominância de músculos adutores e rotadores internos em relação aos rotadores externos e elevadores. Esta deformidade é causada, principalmente, ao nervo supraescapular. O desequilíbrio leva a um desalinhamento da cabeça do úmero em relação à glenoide, o que favorece tanto o aumento da retroversão e da hipoplasia da cabeça do úmero quanto a retroversão glenoidal. A persistência de posicionamento anormal evolui, em pouco tempo, para uma subluxação glenoumeral posterior ou até mesmo para uma luxação.
Reconstrução microcirúrgica do nervo, liberação das partes moles, redução aberta, e osteotomia do úmero foram propostas como métodos para melhorar a função das extremidades superiores em pacientes pertinentes e selecionados. Waters et al. demonstraram que as anomalias glenoidais mostravam pouca melhora através de alongamento do músculo/tendão, mesmo quando realizadas em conjunto com procedimentos de transferência muscular, caso a deformidade óssea fosse negligenciada. Houve descrições de osteotomias de rotação interna do úmero proximal em conjunto da redução da cabeça do úmero na cavidade glenoidal e alongamento do tendão na mesma cirurgia. O objetivo é reduzir a retroversão da cabeça do úmero, proporcionando um melhor posicionamento da cabeça em relação a cavidade glenoidal. Esta cirurgia tem benefícios relacionados a modelagem osteoarticular. Esta modelagem pode vir a ser de grande escala em crianças muito novas. Não houve estudos que analisassem o efeito desta técnica no desenvolvimento da articulação glenoumeral ao que se aplica à remodelagem da glenoide retrovertida.
O objetivo deste estudo foi apresentar resultados funcionais e radiográficos de pacientes submetidos a alongamento dos rotadores internos e redução aberta da cabeça do úmero na cavidade glenoidal em conjunto com uma osteotomia de rotação interna para centralizar a cabeça do úmero.
MATERIAIS E MÉTODOS
Entre 1996 e 2008, ao todo 42 crianças que tiveram sequelas da paralisia obstétrica na contratura da rotação interna e da abdução do ombro foram submetidas a um alongamento das partes moles anteriores (procedimento de Sever), redução aberta da cabeça do úmero na cavidade glenoidal, e osteotomia de rotação interna do úmero proximal.
Este tratamento cirúrgico foi indicado para pacientes com adução e contratura da rotação interna (paralisia de Erb-Duchenne) com subluxação posterior ou luxação do ombro. Para obter e manter a congruência da articulação glenoumeral, indicamos este procedimento em crianças a partir dos 18 meses de idade por causa do maior potencial de regeneração óssea em crianças pequenas. Pacientes que não completaram um acompanhamento pós-cirurgico de ao menos 2 anos foram excluídos.
Os pacientes foram examinados antes e depois da cirurgia de acordo com a escala de Mallet modificada. Também foram submetidos a exames radiográficos antes e depois da cirurgia. Os exames radiográficos foram realizados durante as avaliações pré e pós-operatórias, sendo essas realizadas nas semanas 1, 2, 4, 6, 12 e 24 após a cirurgia, e em seguida, anualmente. A avaliação radiográfica do ombro incluiu visão anteroposterior, axilar e visão lateral verdadeira. A cabeça do úmero foi descrita como centralizada, subluxada, ou luxada; com relação à cavidade glenoidal.
Um total de 20 pacientes realizaram tomografia computadorizada (TC) em ambos os ombros antes e depois da cirurgia. Os exames de TC foram realizados ao menos dois anos após o procedimento cirúrgico. Na imagem da tomografia, a versão glenoidal foi mensurada nos cortes axiais da seguinte maneira: uma linha foi traçada em paralelo ao corpo escapular através do ponto médio da glenoide (linha escapular), e outra linha foi feita em paralelo à cavidade glenoidal e unidas às bordas anterior e posterior. Essas duas linhas cruzadas formaram 4 quadrantes. Por definição, o estado da versão glenoidal foi obtido como o valor do ângulo do quadrante posteromedial menos 90 graus. A glenoide foi considerada retrovertida quando o valor era negativo e antevertida quando era positivo. O grau de subluxação da cabeça do úmero foi mensurado da seguinte maneira: o maior diâmetro anteroposterior da cabeça foi medido (linha AP); a intersecção da linha escapular com a linha AP criou a linha AE (entre o ponto de intersecção e o ponto anterior da linha AP); e a subluxação ou luxação foi medida como a percentagem do desvio da cabeça do úmero (PD), sendo esta calculada ao dividir AE por AP e multiplicando-se o resultado por 100. O método de classificação de Waters et al. também foi usado para avaliar o grau da deformidade glenoumeral.
Procedimento cirúrgico
Com o paciente em posicionamento “cadeira de praia” modificado e sob anestesia geral, uma incisão deltopeitoral foi feita. A dissecção foi feita em camadas, e um alongamento em Z do músculo peitoral maior realizado. O tendão subescapular foi desinsserido do tubérculo menor, com início próximo do sulco do tendão da cabeça longa do bíceps. A capsulotomia foi realizada por acesso craniocaudal, a 0.5cm do tubérculo menor. A articulação glenoumeral foi inspecionada para determinar se a cabeça do úmero sofreu subluxação ou luxação posterior.
A redução da cabeça do úmero foi alcançada através de rotação externa do braço, e a cabeça foi fixada na glenoide com um fio de Kirschner fino.
Uma osteotomia transversa foi realizada a seguir no úmero entre as inserções dos músculos deltoide e peitoral maior. A parte distal do úmero foi rotacionada internamente para deixá-la na posição de rotação 0º do braço. Os fragmentos de osso foram fixados com uma placa e parafusos (mínimo de 2 e máximo de 4 parafusos corticais).
O fio de Kirschner que mantinha a redução da articulação foi removido, e a estabilidade da articulação foi testada. O tendão subescapular foi suturado na porção remanescente da capsula articular, que foi reinserida no tubérculo menor.
Todo o membro superior foi imobilizado por quatro semanas com gesso em posição de abdução toracobraquial em 45º com 0º de rotação do braço. Depois da consolidação radiográfica, iniciou-se a reabilitação.
Análise estatística
Os valores modificados da escala de Mallet, os graus da retroversão da glenoide e a subluxação da cabeça do úmero que foram mensurados antes e depois da cirurgia foram submetidos a um teste t pareado. Valores menores que 0,05 foram considerados significativos. Os pacientes foram estratificados de acordo com a idade e grau da deformidade glenoumeral de modo a determinar se os resultados clínicos e radiográficos foram uniformes em todas as idades ou para todos os graus de deformidade.
RESULTADOS
Ao todo, 7 pacientes foram excluídos do estudo, e os 35 pacientes remanescentes no estudo eram os seguintes: 21 meninos e 14 meninas, com um acompanhamento posterior médio de 4,6 anos (de: 2 a 12 anos). A idade média dos pacientes era de 4,4 anos (de: 1 a 9 anos) no momento do tratamento cirúrgico proposto.
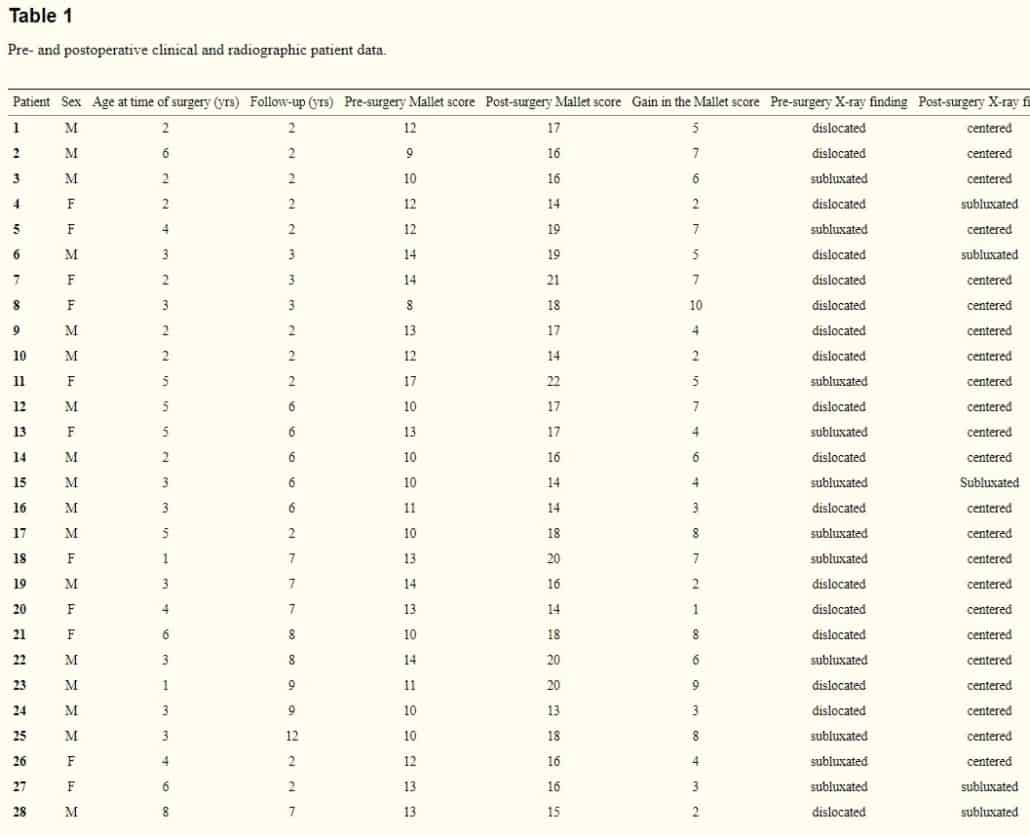
A pontuação média foi de 12,14 pontos (de: 8 a 18) na escala de Mallet modificada antes da cirurgia e de 16,46 (de: 12 a 22) após a cirurgia, representando um ganho médio de 4,32 pontos (de: 0 a 10) (p <0,001). Dentro das faixas etárias, os pacientes que tinham 7 anos de idade ou mais obtiveram uma média de ganho funcional de apenas um ponto, com 3 pacientes alcançando alguma melhora funcional. Apesar desta pequena diferença, o ganho obtido foi significativo (p = 0,02). Não houve diferença significativa em respeito ao ganho funcional entre os pacientes com subluxação ou luxação das articulações glenoumerais.
A avaliação radiográfica revelou que 15 pacientes apresentaram, no início, subluxação, e 20 apresentaram luxação glenoumeral posterior. O controle radiográfico na última consulta de acompanhamento demonstrou que 28 pacientes apresentaram uma redução concêntrica da cabeça do úmero, enquanto que 7 deles mostraram subluxação posterior. Entre esses 7 pacientes, 3 foram submetidos a tratamento cirúrgico após completarem os 6 anos de idade.
Table 3
Pre- and postoperative radiographic evaluations.
| Radiographic evaluation | Preoperative (patients n) | Postoperative (patients n) |
| Reduced | 0 | 28 |
| Posterior Subluxation | 15 | 7 |
| Posterior Dislocation | 20 | 0 |
Ao todo, 20 pacientes realizaram exames de tomografia computadorizada antes e depois da cirurgia. Destes pacientes, 6 foram classificados como do Tipo III de Waters, um como tipo IV, 3 como tipo V, e dez eram do tipo VI antes da cirurgia. Após o tratamento, 2 deles tornaram-se do tipo I, 10 do tipo II, 4 tornaram-se tipo III, e quatro do tipo IV. Todos aqueles que apresentaram classificação Waters do tipo IV na imagem de TC pós-operatória passaram por tratamento cirúrgico após completarem os 6 anos de idade.
Table 4
Pre- and postoperative CT evaluations.
| CT evaluation | Preoperative (patients n) | Postoperative (patients n) |
| Waters I | 0 | 2 |
| Waters II | 0 | 10 |
| Waters III | 6 | 4 |
| Waters IV | 1 | 4 |
| Waters V | 3 | 0 |
| Waters VI | 10 | 0 |
A tomografia computadorizada foi usada para avaliar a retroversão da glenoide e o grau de subluxação ou luxação da cabeça do úmero (20 pacientes). Foram realizados exames de tomografia computadorizada pós-operatória, em média, 3,85 anos (de: 2 a 11) após o procedimento cirúrgico. No lado não afetado, a versão glenoidal média foi de -4 graus (de: -10 a 4) antes da cirurgia e -3,7 graus (de: -10 a 4) após a cirurgia (p = 0,58). No lado operado, a retroversão média foi de -21,4 graus (de: -34 a -3) antes da operação e -12 graus (de: -32 a -2) após a cirurgia (p<0, 001). A retroversão glenoidal diminuiu em todos os pacientes com menos de 7 anos de idade que foram submetidos à cirurgia, com uma alteração média de -23,3 para -9,5 graus (p<0, 001). Entre os pacientes com mais de 6 anos de idade, a retroversão aumentou (de -16 graus para -19,4 graus, em média). O grau de correção da versão da cavidade glenoidal após a cirurgia não teve relação com a presença de subluxação ou luxação antes.

Preoperative CT scan. Glenoid cavity (1) and humeral heal dislocated posteriorly (2).

Three years after the operation. Humeral head centered in the glenoid cavity and reduction of the glenoid retroversion (left shoulder).
A percentagem de desvio posterior da cabeça do úmero (DP) foi melhorada em todos os pacientes, com variação de 6,5% (de: 0 a 28%) a 35,2% (de: 10 a 50%), em média (p<0, 001). Entre aqueles com menos de 7 anos de idade, a DP pré-operatória média foi de 3,1% (de: 0 a 27%), e a DP média pós-operatória foi de 38,8% (de: 18,3 a 50%) (p<0, 001). Entre os pacientes com mais de 7 anos de idade, a DP média mudou de 16,6 para 24,3% (p = 0, 21). No lado oposto, não afetado, a média foi de 46,8% antes da cirurgia e 47,1% após (p = 0,87).
Houve 2 casos em que uma deformidade em varo, da osteotomia, foi percebida; mas o crescimento destes pacientes levou à correção completa da deformidade. Em 4 pacientes, a placa e parafusos foram removidos por causa de queixas de dor no local. Não houve casos de infecção ou lesões neurológicas adicionais.
DISCUSSÃO
Os tratamentos para a paralisia obstétrica variam de acordo com a fase da doença. O uso de órteses e reabilitação é indicado na fase inicial (em recém-nascidos). A exploração cirúrgica do plexo braquial é indicada quando a recuperação da função muscular do bíceps não é atingida no prazo de seis meses.
O alongamento do tendão com ou sem transferência muscular pode ser realizado em pacientes com rotação interna do ombro e contratura de adução sem deformidades ósseas. O objetivo nesta fase é conseguir uma articulação glenoumeral concêntrica e estável, e proporcionar uma amplitude de movimento o mais extensa possível.
No Brasil, temos observado que o histórico natural das sequelas osteoarticulares da Paralisia Obstétrica é influenciado por 2 fatores: o uso de métodos de tratamento conservadores (por exemplo, fisioterapia e órteses) por longos períodos devido a uma crença tradicional na eficácia desta abordagem, e um atraso no encaminhamento cirúrgico porque os pais têm receios acerca de submeter seus filhos a uma cirurgia, ou ainda, porque os profissionais responsáveis por seu tratamento são inexperientes.
Muitas vezes se perde a janela ideal para evitar ou minimizar as anomalias osteoarticulares graves causadas por lesões musculares e desequilíbrio, sequelas da paralisia obstétrica. Nos últimos anos, os profissionais vêm se empenhando para efetuar correções no momento adequado.
A persistência da contratura do ombro abre margem para o surgimento de uma luxação posterior da cabeça do úmero. Nos estágios iniciais desta luxação, as mudanças iniciais na epífise proximal do úmero aparecem e evoluem, com rapidez, para deformidades osteoarticulares (retroversão do úmero e retroversão e hipoplasia da glenoide), seguidas pela subluxação posterior. Ao longo do tempo, este desequilíbrio leva à perda total de congruência da articulação. Todos estes fatores têm consequências graves para a função do ombro.
O alongamento dos tendões e as transferências tendinosas melhoram, de forma significativa, o funcionamento geral do ombro, mas essas ações têm apenas influência modesta na retroversão da cavidade glenoidal, na deformação e na subluxação da cabeça do úmero como uma evolução do dismorfismo glenoumeral. No acompanhamento de 25 pacientes, Waters obteve um ganho médio de 5 pontos na escala de Mallet, mas as anomalias displásicas da articulação glenoumeral tiveram modesta redução.
A importância do restabelecimento do equilíbrio muscular deve ser respaldada por uma redução concêntrica da cabeça do úmero na cavidade glenoidal. Esta declaração foi confirmada por Hui et al.: em 23 pacientes especificamente, a redução aberta da cabeça do úmero e o alongamento dos tendões foram capazes de reduzir, de modo significativo, a retroversão da cavidade glenoidal nestes pacientes. Entre 22 pacientes, Pedowitz et al. demonstraram que ocorreu uma melhora considerável nas anomalias displásicas glenoidais quando os pacientes eram submetidos à liberação artroscópica da cápsula anterior, à tenotomia do tendão subescapular e à redução da cabeça do úmero na glenoide. A versão glenoidal mudou de -37 para -8 graus (p<0, 001), e a DP aumentou de 15,6 para 46,9% (p<0, 001). Além da redução aberta da cabeça do úmero e do alongamento do tendão, Sinbiski e Synder realizaram uma osteotomia de rotação interna em alguns casos, com o objetivo de manter a estabilidade alcançada durante a cirurgia. Eles obtiveram uma melhora média de 4,7 pontos na escala de Mallet, mas não descreveram se houve alguma melhora nas anormalidades displásicas da glenoide. Kambhampati et al. não só realizaram a redução aberta da cabeça do úmero, mas também uma osteotomia de rotação interna nos casos em que a retroversão da cabeça do úmero foi superior a 40 graus.
No presente estudo, todos os pacientes foram submetidos a alongamento do tendão muscular do peitoral maior e do subescapular, alongamento da cápsula ântero-inferior, redução da cabeça do úmero e osteotomia interna de rotação do ombro. Estes procedimentos permitiram a redução estável da articulação glenoumeral com a correção da retroversão da cabeça do úmero. A retroversão é anormalmente maior em pacientes com paralisia obstétrica, mas é, com frequência, considerada sem importância durante o tratamento.
A osteotomia interna da cabeça do úmero apresentada neste estudo, que também é conhecida como osteotomia de centragem, é análoga ao procedimento que é realizado em recém-nascidos com quadris displásicos. O objetivo é manter a cabeça do úmero inserida na cavidade glenoidal, permitindo estimulação recíproca para formar uma articulação eficiente em relação a congruência e funcionalidade.
Obtivemos uma melhora média de 4,32 pontos na escala de Mallet, semelhante à relatada em outros estudos. Se apenas os pacientes com menos de 7 anos de idade forem considerados, a nossa melhora é de 5,29 pontos. No nosso grupo de pacientes, obtivemos reduções significativas da retroversão glenoidal, que diminuiu de 23,3 para 9,5 graus, e da subluxação da cabeça do úmero, que aumentou de 3,13 para 38,8%. Entre os pacientes com mais de 6 anos de idade, não conseguimos o mesmo sucesso; Para ser mais específico, não se obteve reversão das anormalidades displásicas da glenoide e da cabeça do úmero, e apenas pequenos ganhos na função do ombro foram alcançados. Deixamos de indicar este procedimento cirúrgico para pacientes de 7 anos ou mais.
Kambhampati et al. relataram resultados piores em pacientes mais velhos. Eles descreveram 20 casos de luxação persistente da cabeça no úmero em pacientes mais velhos quando em comparação com os pacientes mais jovens nos quais foram atingidas reduções bem-sucedidas nas articulações glenoumerais. Concordamos com estes autores: realizar a osteotomia de centragem em uma fase inicial é necessário em pacientes com contração de rotação interna e adução, particularmente naqueles com subluxação posterior ou deslocamento da cabeça do úmero. Além disso, recomendamos que esta técnica deve ser utilizada em crianças até a idade de 6 anos, que não apresentem grandes deformidades ósseas da articulação glenoumeral porque o potencial para remodelação da glenoide em crianças desta faixa etária é maior do que em crianças mais velhas.
Para pacientes com menos de 7 anos de idade sem sinais de subluxação da cabeça do úmero, recomendamos que o procedimento de Sever seja a escolha. Este procedimento pode ser realizado em conjunto com transferência muscular. Nós indicaríamos uma osteotomia de rotação externa para pacientes com mais de 6 anos de idade ou para pacientes com grandes anomalias displásicas.
As principais limitações deste estudo são o seu modelo não comparativo e a falta de exames de imagem antes e depois da cirurgia em alguns casos. Nos últimos anos, a tomografia computadorizada e a ressonância magnética tornaram-se as melhores modalidades para a realização de análises radiográficas. Nosso estudo começou em 1996, quando essas modalidades de imagem não estavam prontamente disponíveis; Mesmo que cerca de 20 pacientes tivessem tomografias pré e pós-operatórias, todos os pacientes foram examinados por exames de radiografia convencionais. A escala de Mallet modificada é a pontuação utilizada na maioria dos estudos clínicos, mas não foi previamente validada para a língua portuguesa. Vários estudos avaliaram esta escala e encontraram uma boa fiabilidade intra e inter-observador.
Apesar das melhoras significativas na rotação externa e na elevação, alguns pacientes continuaram a exibir resistência diminuída no ombro oposto. Para resolver este problema, estamos realizando transferências musculares envolvendo os músculos redondo maior e o grande dorsal em pacientes específicos em um procedimento cirúrgico subsequente.
A osteotomia de rotação interna da cabeça do úmero em conjunto com a rotação interna do ombro melhorou, de forma significativa, a função do ombro dos pacientes com sequelas da paralisia obstétrica. A retroversão da glenoide foi alcançada em pacientes com menos de 7 anos de idade, com melhoras significativas obtidas em relação a cabeça do úmero dentro da cavidade glenoidal.
Referências
1. Tachdjian MO. Tachdjian pediatric orthopedics. Pilhadelphia: Saunders; 1990. Obstetrical brachial plexus palsy; pp. p. 2009–82. 2nd ed.2. Pearl ML. Shoulder problems in children with brachial plexus birth palsy: evaluation and management. J Am Acad Orthop Surg. 2009;17(4):242–54. [PubMed]3. Dunkerton MC. Posterior dislocation of the shoulder associated with obstetric brachial plexus palsy. J Bone Joint Surg Br. 1989;71(5):764–6. [PubMed]4. Al-Qattan MM. Rotation osteotomy of the humerus for Erb’s palsy in children with humeral head deformity. J Hand Surg Am. 2002;27(3):479–83. [PubMed]5. Waters PM, Smith GR, Jaramillo D. Glenohumeral deformity secondary to brachial plexus birth palsy. J Bone Joint Surg Am. 1998;80(5):668–77. [PubMed]6. Sever JW. The results of a new operation for obstetrical paralysis. J Bone Joint Surg Am. 1918;16(Suppl 2):248–57.7. Kirkos JM, Kyrkos MJ, Kapetanos GA, Haritidis JH. Brachial plexus palsy secondary to birth injuries. J Bone Joint Surg Br. 2005;87(2):231–5. [PubMed]8. Waters PM, Bae DS. Effect of tendon transfers and extra-articular soft-tissue balancing on glenohumeral development in brachial plexus birth palsy. J Bone Joint Surg Am. 2005;87(2):320–5. [PubMed]9. Hale HB, Bae DS, Waters PM. Current concepts in the management of brachial plexus birth palsy. J Hand Surg Am. 2010;35(2):322–31. [PubMed]10. Chen L, Gu YD, Wang H. Microsurgical reconstruction of obstetric brachial plexus palsy. Microsurgery. 2008;28(2):108–12. [PubMed]11. Waters PM, Bae DS. The effect of derotational humeral osteotomy on global shoulder function in brachial plexus birth palsy. J Bone Joint Surg Am. 2006;88(5):1035–1042. [PubMed]12. Hui JH, Torode IP. Changing glenoid version after open reduction of shoulders in children with obstetric brachial plexus palsy. J Pediatr Orthop. 2003;23(1):109–13. [PubMed]13. Pedowitz DI, Gibson B, Williams GR, Kozin SH. Arthroscopic treatment of posterior glenohumeral joint subluxation resulting from brachial plexus birth palsy. J Shoulder Elbow Surg. 2007;16(1):6–13.[PubMed]14. Sibiński M, Synder M. Soft tissue rebalancing procedures with and without internal rotation osteotomy for shoulder deformity in children with persistent obstetric brachial plexus palsy. Arch Orthop Trauma Surg. 2010;130(12):1499–504. [PubMed]15. Kambhampati SB, Birch R, Cobiella C, Chen L. Posterior subluxation and dislocation of the shoulder in obstetric brachial plexus palsy. J Bone Joint Surg Br. 2006;88(2):213–9. [PubMed]16. Gilbert A, Tassin JL. Réparation chirurgicale du plexus brachial dans la paralysie obstétricale. Chirurgie. 1984;110(1):70–5. [PubMed]17. Friedman RJ, Hawthorne KB, Genez BM. The use of computerized tomography in the measurement of glenoid version. J Bone and Joint Surg Am. 1992;74(7):1032–7. [PubMed]18. Ferreira Filho AA, Ferreira Neto AA, Benegas E, Bolliger Neto R, Malavolta EA, Prada FS, et al. Humeral head centering osteotomy for treatment of shoulder obstetric palsy sequelae: justification and description of the technique. Tech Shoulder Elbow Surg. 2011;12(1):1–5.19. van der Sluijs JA, van Ouwerkerk WJ, de Gast A, Wuisman P, Nollet F, Manoliu RA. Retroversion of the humeral head in children with an obstetric brachial plexus lesion. J Bone Joint Surg Br. 2002;84(4):583–7. [PubMed]20. Bae DS, Waters PM, Zurakowski D. Reliability of three classification systems measuring active motion in brachial plexus birth palsy. J Bone Joint Surg Am. 2003;85-A(9):1733–8. [PubMed]21. van der Sluijs JA, van Doorn-Loogman MH, Ritt MJ, Wuisman PI. Interobserver reliability of the Mallet score. J Pediatr Orthop B. 2006;15(5):324–7. [PubMed]


Deixe uma resposta
Want to join the discussion?Feel free to contribute!