A classificação de Sugaya é a mais usada em avaliações pós-operatórias de reparo do manguito rotador. Contudo, a correlação entre esta classificação e os resultados clínicos pós-reparo do tendão supraespinhal não foram realizados com ressonância magnética seriada em intervalos padrão.
Materiais e Métodos
Esta série de casos prospectivos envolveu 54 pacientes submetidos ao procedimento de reparo de lesão no tendão supraespinhal. Exames de ressonância magnética (RM 1.5T) foram realizados para determinar a pontuação na Classificação de Sugaya aos 3, 6 e 12 meses, e estes dados foram correlacionados à Escala Visual Analógica da dor (VAS), a escala de Constant e à Escala UCLA.
Resultados
Pacientes com classificação de Sugaya do tipo I, II e III a V vivenciaram dores com pontuação de 1,27 ± 1,95, 1,00 ± 1,40, and 3,43 ± 3,36, respectivamente de acordo com a escala VAS. As pontuações de Constant e UCLA não demonstraram diferenças significativas. O tipo II foi predominante, apesar de sua percentagem ter diminuído ao longo do tempo (de 77,8 para 66,7%), enquanto que o Tipo I tornou-se mais frequente (de 1,9 para 20,4%).
Conclusões
A dor era mais intensa em pacientes classificados como tipo III, IV ou V na classificação de Sugaya. A aparência pós-operatória do tendão supraespinhal não apresentou correlação com as escalas Constant e UCLA. A ocorrência do tipo II, a mais prevalente, diminuiu ao longo do tempo, enquanto que a ocorrência do tipo I aumentou. Estas diferenças não foram significativas.
Nível de evidência: avaliação prospectiva coorte — nível III.
Palavras-chave: Ressonância Magnética, Manguito Rotador, Lesão do tendão supraespinhal, Integridade estrutural
Introdução
Lesões do manguito rotador são comuns e afetam 20 % da população. Os reparos no manguito rotador levam a uma melhora clínica significativa. No entanto, as taxas de reincidência variam entre 4 e 94 %, e o tendão reparado tem menor resistência biomecânica em comparação com o tendão original.
Vários estudos avaliaram a integridade do reparo utilizando imagens de ressonância magnética (RM) no período pós-operatório, que costuma ser realizada apenas uma vez após a cirurgia. A avaliação da integridade do reparo através de exames em série é incomum. Até à data, nenhum estudo avaliou os resultados da RM após reparo do manguito rotador através de exames seriais realizados em intervalos padronizados e que seguissem a classificação de Sugaya et al.
Esta classificação inclui tendões com aparência normal, alta intensidade de sinal, e lesões parciais e completas. Com exceção da análise estrutural (ou seja, a presença ou ausência de reincidência), a classificação proposta por Sugaya é a mais utilizada após um reparo do manguito rotador. É a classificação mais confiável, e foi usada em 33 estudos, seja em sua forma completa ou categorizada, de acordo com uma metanálise recente.
O objetivo principal deste estudo foi avaliar a aparência pós-operatória do tendão supraespinhal, avaliar através da classificação de Sugaya em exames de RM realizados em série aos 3, 6 e 12 meses, e correlacionar estes achados com resultados clínicos. A descrição da evolução temporal da aparência do tendão foi um objetivo secundário. A nossa hipótese é de que os resultados clínicos, após reparação artroscópica do manguito rotador, estejam correlacionados com a classificação de Sugaya.
Materiais e métodos
Registro e Características dos pacientes
Foi realizado um estudo de coorte prospectivo, com 54 pacientes e os resultados da ressonância foram correlacionados aos 3, 6, e 12 meses através da Classificação de Sugaya, escala visual analógica de dor (VAS), Escala Constant a escala UCLA. Todas as cirurgias, a reabilitação pós-operatória e os exames de ressonância magnética foram realizados na mesma instituição. Os pacientes foram submetidos a cirurgia entre setembro de 2008 e abril de 2012. Este grupo de estudo foi avaliado, em um período anterior, num estudo prospectivo randomizado que avaliou o efeito da utilização de plasma rico em plaquetas na reparação do manguito rotador. O estudo foi aprovado pelo comitê de ética de pesquisa local. Os critérios de inclusão foram os seguintes: lesão do supraespinhal completa, confirmada por RM e sem histórico de trauma e com retração inferior a 3 cm, os estudos de RM pós-operatórios foram realizados aos 3, 6 e 12 meses.
Casos com lesões em outros tendões, degeneração gordurosa (grau 3 na escala Fuchs), artrose glenoumeral, cirurgia anterior no ombro, patologias psiquiátricas ou reumatológicas, fibromialgia, acometimentos da coluna cervical foram excluídos. Os participantes também foram excluídos caso os seguintes itens fossem observados durante a cirurgia: lesão do subescapular com necessidade de reparo, lesão do infraespinhal, lesão não totalmente reparável, ou a necessidade de se converter o procedimento para uma cirurgia aberta. Todos os pacientes foram submetidos a uma ressonância magnética pós-operatória aos 3, 6 e 12 meses.
Procedimento cirúrgico
O mesmo cirurgião realizou todos os 54 procedimentos cirúrgicos. A cirurgia foi realizada com os participantes na posição de “cadeira de praia”, sob anestesia geral e bloqueio interescalênico. Uma acromioplastia foi realizada em todos os casos, assim como o desbridamento sem decorticação do tubérculo maior. Um reparo em fileira simples foi realizado com âncoras de sutura duplamente carregadas (Twinfix, Smith & Nephew Endoscopy) e pontos simples.
O número de âncoras e a necessidade de suturas látero-laterais adicionais foram decididos na cirurgia. Procedimentos no tendão do bíceps foram realizados em casos com lesões parciais, subluxações e luxações completas. Foi realizada tenotomia em pacientes com mais de 60 anos e tenodese nos mais jovens. Sempre que necessário, a tenodese do bíceps foi realizada com uma das âncoras de sutura anterior acima do manguito rotador.
Reabilitação
O ombro ficou imobilizado com tipoia comum durante 6 semanas. Nenhum movimento foi permitido durante as primeiras 3 semanas. Exercícios passivos foram permitidos depois. Exercícios ativos livres e ativos assistidos foram iniciados após a semana 6, quando o uso da tipoia foi descontinuado. O fortalecimento muscular foi iniciado na semana 12.
Protocolo e características da IRM
As imagens de ressonância magnética foram obtidas em um equipamento de 1.5T (Signa HDxT, GE Healthcare) com uma bobina específica para o ombro. O protocolo para obtenção das imagens do ombro incluíam varredura coronal oblíqua para obtenção da densidade de prótons (tempo de repetição / tempo de eco [TR/TE], 2800/38 ms; campo de visão [FOV], 14 cm; espessura do corte, 3,5 mm; espaço de 0,4 mm; matriz de 320 x 256); imagens ponderadas em T2 em cortes sagitais oblíquos com supressão de gordura, coronais oblíquos, e axiais (TR/TE, 3400/50; FOV, 14 cm; espessura do corte, 3,5 mm; espaço de 0,4 mm; matriz 256 x 256); e imagens sagitais oblíquas ponderadas em T1 (TR/TE, 780/15; FOV, 14 cm; espessura do corte, 3,5 mm; espaço de 0,4 mm; matriz 320 x 256). Não foi utilizado gadolínio intra-articular nem intravenoso em nenhum dos exames.
Um radiologista musculoesquelético com 13 anos de experiência analisou as imagens. Foram realizados exames de ressonância magnética aos 3, 6 e 12 meses após a cirurgia. A dor pós-operatória foi medida utilizando a VAS. Os resultados funcionais foram medidos através da Escala Constant para ombro e a Escala UCLA para ombro. Os exames de ressonância magnética foram avaliados, quanto ao estado do tendão, de acordo com a classificação Sugaya (Fig 1). Os resultados clínicos e as imagens foram avaliados aos 3, 6 e 12 meses após a cirurgia.
Outras variáveis
Os dados epidemiológicos obtidos incluíram sexo, idade, dominância e histórico de tabagismo. Além disso, avaliamos o tamanho da lesão através de ressonância magnética (retração e extensão) e parâmetros clínicos (UCLA, Constant e VAS) no período pré-operatório. As variáveis avaliadas, relacionadas à cirurgia, incluíram o aparecimento do tendão subescapular (laceração normal ou parcial), procedimentos realizados nos bíceps (tenodese ou tenotomia), número de âncoras, uso de plasma rico em plaquetas e complicações.
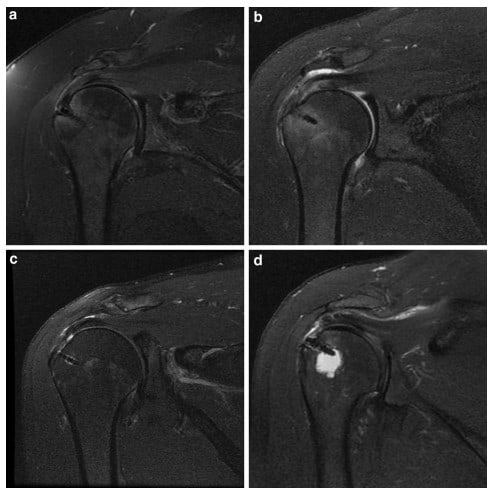
Fig. 1 Classificação de acordo com Sugaya et al. a Tipo I — espessamento normal e sinal de baixa intensidade em todas as seções; b Tipo II — espessamento normal e sinal de alta intensidade; c Tipo III — espessamento insuficiente sem descontinuidade, representando uma laceração de espessamento parcial; d ruptura completa classificada como tipo IV — presença de pequena área de descontinuidade envolvendo uma ou duas seções, que indica laceração pequena; ou do Tipo V — descontinuidade observada em duas seções e nos doid planos: sagital e coronal obliquo, o que indica laceração média ou grande.
Análise estatística
O pressuposto de normalidade foi avaliado através da inspeção de histogramas e da utilização de testes Shapiro–Wilk. Estatísticas descritivas, incluindo desvios médio e padrão (DPs), foram usadas para variáveis normalmente distribuídas, e o teste exato de Fisher foi usado para variáveis categóricas. O teste de Kruskal–Wallis foi usado para variáveis não-normalmente distribuídas. O teste t pareado foi usado para a análise de todos os três sistemas de pontuação comparando pontuações pré-operatórias com pontuações das últimas sessões de ressonância magnética pós-operatória. O teste de Kruskal–Wallis também foi usado para comparar os três grupos de ressonância magnética por diferentes pontuações. Foi utilizada uma análise da variância (ANOVA) com correção de Bonferroni para a análise das três classes de RM comparando os exames de RM pré-operatórias e os exames finais.
Todas as análises estatísticas foram realizadas usando software disponível de uso comercial (Stata, versão 13; StataCorp LP, College Station, Texas). O nível alfa (erro tipo I) foi definido em 0,05.
Resultados
Participantes
Um total de 211 pacientes foram avaliados por nós entre setembro de 2008 e abril de 2012 quanto a sua elegibilidade para o presente estudo. Um total de 135 participantes não cumpriram os critérios de inclusão, e 1 recusou-se a participar. Portanto, 75 participantes foram submetidos a artroscopia. 20 participantes foram excluídos: durante a cirurgia foram encontradas lesões subescapulares em 17 dos participantes, o tendão supraespinhal não foi reparado por completo em 2 dos casos, e a conversão para cirurgia aberta precisou ser feita em uma das ocasiões. Um outro participante foi excluído no período de acompanhamento devido à incapacidade de executar o protocolo pós-operatório. Por isso, foram analisados os dados de 54 participantes.
Os grupos apresentaram valores basais semelhantes sem diferenças significativas para qualquer das variáveis avaliadas (Tabela 1).
A aparência pós-operatória do tendão reparado seguindo a classificação de Sugaya é apresentada na Tabela 2. Não observamos diferenças significativas entre a aparência pós-operatória ao longo do tempo. Houve uma predominância da alta intensidade de sinal (tipo II) aos 3, 6 e 12 meses.
No entanto, esta percentagem diminuiu ao longo do tempo, passando de 77,8% aos 3 e 6 meses para 66,7% aos 12 meses. Os tendões com intensidade de sinal normal (Tipo I) representaram 1,9% dos casos em 3 meses e 20,4% dos casos em 12 meses. Houve apenas um caso de reincidência de lesão com espessura total (Tipo V) e seis casos (11,1 %) de lesão de espessura parcial (Tipo III).
Os pacientes relataram melhora clínica significativa, com uma diminuição no VAS de 6,83 ± 1,77 no período pré-operatório, para 1,37 ± 1,98 na consulta de acompanhamento de 12 meses. As escalas Constant e UCLA aumentaram de 47,17 ± 11,41 e 13,78 ± 4,14 antes da cirurgia para 80,07 ± 12,52 e 31,17 ± 4,17 aos 12 meses, respectivamente (Tabela 3). Ocorreram complicações em dois casos (rigidez pós-operatória).
Os grupos mostraram diferenças com significância estatística na avaliação da dor usando o VAS; o grupo classificado como Tipo III de Sugaya exibiu os piores resultados. As escalas funcionais não apresentaram diferença estatística entre os grupos, embora os pacientes com intensidade de sinal normal tenham tido resultados superiores nas avaliações (Tabela 4).
Discussão
Nossos resultados indicam que o número de casos com alta intensidade de sinal diminuiu com o tempo, de 77,8% em 6 meses para 66,7% em 12 meses de acompanhamento, enquanto os casos com intensidade de sinal normal aumentaram de 9,3 para 20,4% durante o mesmo período. Aos 3 meses, apenas um paciente tinha intensidade de sinal normal. Apesar da progressão aparente, com tendência para a normalização da intensidade do sinal, nossos dados indicam que essas diferenças não foram significativas. Até à data, apenas cinco estudos avaliaram a reparação do manguito rotador utilizando exames de RM em série após a cirurgia.
A avaliação em série permite que a progressão de cicatrização dos tendões e a temporalidade das reincidências sejam analisadas. Ianotti et al. and Mihata et al. observaram a presença ou ausência de reincidência sem avaliar a intensidade do sinal do tendão. Jo e Shin realizaram ressonância magnética durante dois períodos pós-operatórios, mas classificaram o sinal apenas aos 12 meses. Koh et al. avaliaram 31 pacientes e compararam os exames de RM realizados, em média, aos 5,9 e 19,7 meses no período pós-operatório de acordo com a classificação de Sugaya.
Semelhante aos nossos resultados, os autores observaram uma diminuição no número de pacientes com alta intensidade do sinal do tendão entre os dois exames de ressonância magnética, de 64,5 para 32,2%, e um aumento no número de pacientes com intensidade normal do sinal do tendão, de 12,9 para 45,2%. Os valores mais robustos comunicados por Koh et al. podem ser devidos à realização tardia do último exame de ressonância magnética. Além disso, os testes não foram realizados em intervalos regulares, a variação ficou entre 10,1 e 24,3 meses, o que pode ter sido fonte de viés. Crim et al. avaliaram 40 pacientes que foram submetidos à ressonância magnética no período pós-operatório, às 6 semanas e aos 3 e 12 meses.
A análise incluiu intensidade do sinal, espessura do tendão e integridade do reparo, mas não seguiu a classificação de Sugaya. Os autores observaram que o sinal do tendão não mostrou padrão consistente de normalização, de tal forma que aumentou em 28% dos casos, diminuiu em 28% dos casos, e permaneceu inalterado nos demais casos. Observamos que os valores obtidos usando as escalas Constant e UCLA diminuíram à medida que avançávamos na classificação de Sugaya, embora não terem alcançado significância estatística. A descoberta pode indicar uma tendência para os casos com intensidade de sinal normal, e, portanto, sem tendinopatia residual, de apresentar um resultado mais satisfatório.
Deve-se notar: outros autores relataram que a presença de retrocessos não está correlacionada aos resultados funcionais após o reparo artroscópico do manguito rotador. Todos os casos de reincidência de lesão foram observados até os 6 meses pós-cirurgia. Estes dados são consistentes com os resultados de outros estudos. Iannotti et al. observaram que 95% dos casos de reincidência foram detectados até 6 meses após a cirurgia, enquanto Mihata et al. descobriram que 88% dos casos foram notificados no mesmo período. Por sua vez, Koh et al. demonstraram que todos os casos de reincidência foram detectados em uma média de 5,9 meses após a cirurgia.
Observamos uma diminuição na reincidência quando comparamos os resultados do mês 3 com os obtidos no mês 6 e depois no 12. Esta inconsistência aparente pode estar relacionada com a dificuldade em caracterizar as fases iniciais de cicatrização dos tendões, considerando que um número aumentado de reincidência era esperado com o passar do tempo. Ao contrário de Iannotti et al. and Mihata et al., que apenas avaliaram a presença da reincidência de rupturas completas, decidimos analisar tanto os casos de rupturas parciais quanto as rupturas completas (tipos III–V) por causa de sua baixa incidência, totalizando uma única ruptura completa e seis parciais.
A diminuição do número de reincidências foi observada apenas no tipo III de Sugaya, e o número de rupturas completas permaneceu inalterado desde a primeira avaliação. A falha em detectar diferenças com significância estatística na distribuição da aparência do tendão de acordo com classificação de Sugaya, e a falha em encontrar quaisquer correlações desta variável com as escalas funcionais pode ser causada por um erro do tipo II devido ao tamanho insuficiente da amostra.
Após análise da dor, observamos diferenças significativas entre os grupos, com piores resultados em pacientes reincidentes. Este resultado contradiz as conclusões de Iannotti et al. Russell et al. em uma metanálise sobre o assunto, também concluíram que a presença de reincidência não influencia a dor pós-operatória. A discrepância nos resultados pode ser porque, ao contrário de outros estudos, nossa amostra contém apenas lesões pequenas e médias e também porque temos considerado as classificações de Sugaya do Tipo III, IV e V em conjunto, em vez de apenas as rupturas completas. Fomos capazes de demonstrar melhora clínica significativa com o tratamento artroscópico do manguito rotador, apesar do grupo.
Estes resultados são consistentes com os descritos por outros autores.
O nosso estudo tem algumas limitações. Embora o exame de ressonância magnética tenha sido realizado sem os dados dos resultados cirúrgicos, apenas um radiologista musculoesquelético estava envolvido. Por conseguinte, não foi possível avaliar a variabilidade interobservadores. Além disso, usamos um aparelho de 1.5T, sem contraste intra-articular. O uso de aparelhos 3T com contraste intra-articular pode aumentar a precisão da detecção de lesões no manguito rotador. O tamanho da amostra, embora pequeno, é maior do que os de outros estudos que avaliaram a evolução do sinal do tendão após reparação.
No entanto, a amostra incluía apenas lesões pequenas e médias, o que pode limitar sua validade externa. Outro possível viés é a influência do uso de plasma rico em plaquetas, usado em 50% das cirurgias, no sinal do tendão. No entanto, os valores basais não apresentaram diferença significativa entre os grupos. Um estudo prospectivo e randomizado, com o mesmo grupo de estudo não detectou qualquer influência do concentrado de plaquetas nos resultados estruturais ou clínicos.
Os pontos fortes do estudo incluem análise pós-operatória do reparo do manguito rotador através de exames seriais de RM, realizados em intervalos padronizados e analisados de acordo com a classificação de Sugaya para avaliar a influência do sinal do tendão nos resultados cirúrgicos. Esta classificação é a mais comum de ser utilizada para a avaliação pós-operatória de reparos no manguito rotador e possui maior confiabilidade.
Acreditamos que a análise de outros fatores além da simples presença de reincidência, como a presença e intensidade de tendinopatia residual, é essencial para elucidar o prognóstico clínico e estrutural após o reparo do manguito rotador. Além disso, a elevada prevalência de pacientes classificados como tipo II indica que os processos associados a lesões degenerativas podem persistir, mesmo em casos de integridade estrutural.
Conclusões
A aparência pós-operatória do tendão supraespinhal, de acordo com a classificação de Sugaya, não apresentou correlação com as escalas Constant e UCLA. No entanto, a dor se mostrou mais intensa entre os pacientes classificados com os tipos III, IV ou V.
O número de pacientes com o tipo II, foi o mais prevalente, e diminuiu ao longo do tempo, enquanto o número de tipo I aumentou, mas sem diferença significativa.
Agradecimentos
Agradecemos a Carolina Pb Gracitelli pela análise estatística.
Cumprimento das normas éticas
Conflito de interesses
Os autores declaram que não têm qualquer conflito de interesses.



Deixe uma resposta
Want to join the discussion?Feel free to contribute!