Função do ombro após o tratamento de fraturas com desvio da diáfise do úmero: um estudo randomizado comparativo entre haste intramedular anterógrada e osteossíntese com placa minimamente invasiva
Estudo da Função do ombro após o tratamento de fraturas com desvio da diáfise do úmero: um estudo randomizado comparativo entre haste intramedular anterógrada e osteossíntese com placa minimamente invasiva. Estudo realizado em conjunto por Eduardo Benegas, PhD , Arnaldo Amado Ferreira Neto, PhD , Mauro Emilio Conforto Gracitelli, MD, Eduardo Angeli Malavolta, MD , Jorge Henrique Assunção, MD, Flavia De Santis Prada, PhD, Raul Bolliger Neto, PhD , Rames Mattar Jr, PhD.
Histórico: É recente a menção à osteossíntese com placa minimamente invasiva como opção de tratamento para fraturas diafisárias, mas não há estudos que comparem os resultados clínicos para função do ombro entre esta técnica e o uso de haste intramedular bloqueada.
Métodos: Foi realizado um estudo prospectivo randomizado. Quarenta e uma fraturas diafisárias (40 pacientes) foram distribuídos de forma aleatória para serem tratados com placa minimamente invasiva (n=21) ou haste intramedular bloqueada (n=19). As análises dos resultados radiográficos e clínicos foram conduzidos no primeiro ano pós-operatório. A função do ombro foi o desfecho primário, mensurado por uma escada criada pela Universidade da Califórnia de Los Angeles (Escala UCLA). A função do cotovelo foi mensurada pelos critérios de Broberg-Morrey, e a consolidação e complicações da fratura foram os desfechos secundários principais.
Resultados: De acordo com a Escala UCLA, nenhuma diferença significativa foi encontrada no primeiro ano pós-operatório em relação à função do ombro, ao compararmos os dois procedimentos: placa minimamente invasiva e haste intramedular bloqueada (31,4 pontos x 31,2 pontos; P = .98). Também não houve diferença na função do cotovelo (94,8 pontos x 94,1 pontos, P = .96). As complicações foram semelhantes entre os grupos, sem diferenças significativas em relação à infecção (P > .99), rigidez sintomática dos ombros (P = .488), e neurapraxia do nervo cutâneo lateral do antebraço (P = .475). A consolidação da fratura foi alcançada em quase todos os pacientes, menos um (2,4%) no grupo que usou a técnica da haste intramedular dentro do período de um ano após o procedimento cirúrgico.
Conclusão: Não há diferença significativa na função do ombro entre o tratamento das fraturas diafisárias com desvio através de haste intramedular anterógrada e a osteossíntese com placa minimamente invasiva, apesar do alcance limitado do estudo.
Nível de evidência: Nível II, estudo controlado randomizado, estudo de tratamento. © 2014 Journal of Shoulder and Elbow Surgery Board of Trustees.
Palavras-chave: Ombro; função do ombro; fraturas diafisárias; fixação de fraturas; placas ósseas; haste intramedular
Função do ombro após o tratamento de fraturas com desvio da diáfise do úmero: um estudo randomizado comparativo entre haste intramedular anterógrada e osteossíntese com placa minimamente invasiva
Fraturas diafisárias são as fraturas menos comuns do úmero, com uma taxa de incidência anual com variação de 14,5 a 20 pessoas a cada 100 mil, incidência essa que aumenta com a idade. Nos Estados Unidos, ocorrem cerca de 66.000 fraturas por ano. A maior parte das fraturas são suscetíveis aos tratamentos conservadores porque as fraturas costumam tolerar certo grau de mau alinhamento. Klenerman descobriu que as deformidades, inclusive aquelas com menos de 20º de angulação no plano sagital, varo de menos de 30, ou encurtamento do úmero de até 3 cm, em geral, são consideradas aceitáveis e compatíveis com um bom funcionamento. O tratamento cirúrgico é indicado para fraturas com desvio acima desses limites, para pacientes com politraumatismos, ou fraturas expostas ou bilaterais.
No momento, há 3 técnicas cirúrgicas principais para o tratamento definitivo de fraturas diafisárias com desvio: redução aberta com osteossíntese com placa (ORPO), Haste intramedular (HIM), e a mais recente a ser descrita, a Osteossíntese Minimamente Invasiva Com Placa (MIPO). O uso do princípio de estabilidade relativa em fraturas diafisárias com técnicas minimamente invasivas chamou a atenção pela vantagem potencial de causar menos complicações nos tecidos moles. Apesar do fato de que as taxas de infecção e de não consolidação não diferem entre as técnicas HIM e ORPO, há outros prováveis benefícios no uso de técnicas minimamente invasivas no tratamento de fraturas no úmero: há menor necessidade de uso de enxertos ósseos, menor incidência de lesões nos nervos radiais, e há técnicas menos desafiadoras para fraturas com desvio ou complexas.
No entanto, a técnica HIM mostrou originar mais complicações que a técnica ORPO, com maiores riscos de dor no ombro e de ser necessário uma nova cirurgia. A técnica MIPO para fraturas do úmero foi descrita faz pouco tempo e desenvolvida para permitir os benefícios teóricos de menor ruptura dos tecidos moles sem as complicações causadas pela HIM. O objetivo deste estudo é comparar a função pós-operatória do ombro entre 2 técnicas cirúrgicas minimamente invasivas para o tratamento de fraturas diafisárias com desvio: HIM anterógrada e MIPO.
Materiais e métodos
Concepção do estudo
Fizemos um estudo paralelo randomizado em um único hospital ortopédico de trauma. Os critérios de inclusão foram pacientes com maturidade óssea que concordassem em participar no estudo, fraturas diafisárias com desvio (20º de angulação anterior, varo de 30, ou encurtamento > 3 cm) e fraturas bilaterais ou fraturas expostas classificadas como I a III-a. Foram incluídos pacientes com fraturas ocorridas a menos de 30 dias. Os seguintes critérios de exclusão foram aplicados: fraturas sem desvio, fraturas com desvio aptas a receber tratamento conservador, fises abertas, lesões vasculares ou do nervo ipsilateral do braço, reincidência de fratura do úmero, doenças neurológicas, transtornos psiquiátricos, não cumprimento do protocolo de reabilitação pós-operatória (não comparecimento às sessões de fisioterapia no hospital), gravidez, fraturas expostas classificadas como III-b ou III-c, fratura diafisária em conjunto com fratura articular proximal ou distal, e padrão de fratura do úmero do tipo Holstein-Lewis.
Intervenções
Trinta e quatro procedimentos foram realizados por um cirurgião sênior, e sete foram realizados por outros cirurgiões traumatologistas do mesmo hospital. Pacientes em ambos os grupos foram colocados em decúbito dorsal, inclinação de 20º e uma pequena almofada posicionada debaixo da face medial da escápula. Foram aplicados anestesia geral e bloqueio do plexo braquial. Para os pacientes do grupo da haste anterógrada, foi feita uma incisão longitudinal de 3 cm, com início da extremidade anterior do acrômio. O deltoide foi dividido, suas porções anterior e medial separadas do acrômio a 3 cm distalmente. Uma incisão de 1 cm foi feita no tendão supraespinhal alinhada com a orientação de suas fibras musculares, em posição medial ao tubérculo maior. O canal medular foi aberto com uma sovela. O ponto de entrada foi feito, controlado por imagem, de 2 a 5 mm mediais ao sulco entre o tubérculo maior e a margem articular. Uma haste umeral sólida não fresada (UHN; Synthes, Oberdorf, Suíça) foi inserida depois que as medições adequadas foram feitas com fluoroscopia. Após redução manual e inserção das hastes, foram inseridos parafusos de bloqueio distal e proximal. Uma tampa de extremidade foi aparafusada, e os tendões do manguito rotador e do deltoide foram restaurados com cuidado.
Para os pacientes no grupo MIPO, a técnica foi realizada de acordo com as descrições de Livani e Belangero. Uma placa de compressão dinâmica estreita, de 4 a 5 mm, feita de aço inoxidável, e com ao menos 12 furos (Synthes) foi usada. Uma placa mais longa foi usada quando necessário, de acordo com o padrão da fratura. A incisão proximal foi medida entre 5 e 10 cm e foi realizada na porção distal do acesso deltopeitoral. A incisão distal foi feita entre os músculos bíceps e braquial. Após a identificação do nervo cutâneo antebraquial lateral, o músculo braquial passou por uma divisão longitudinal em sua terça parte lateral para uma extensão de 3 a 5 cm para expor o úmero anterior. A fratura foi reduzida com fluoroscopia por tração e abdução do ombro para corrigir as deformidades angulares. A placa foi inserida da direção proximal à distal, e o parafuso mais distal foi o primeiro a ser fixado. As placas foram fixadas com 3 parafusos corticais proximais e 3 distais em todos os casos.
O protocolo de reabilitação pós-operatório foi o mesmo para ambos os grupos. Uma tipoia protegeu a extremidade afetada durante as 4 primeiras semanas pós-operatórias. No primeiro dia de pós-operatório deu-se início a exercícios de amplitude de movimento passivos, supervisionados por um fisioterapeuta. Exercícios ativos e assistidos começaram após 2 semanas. Exercícios de fortalecimento foram introduzidos após os sinais iniciais de formação de calo ósseo, em geral entre 6 e 8 semanas após a cirurgia.
Resultados
A função do ombro um ano após a cirurgia, como mensurada pela Escala UCLA, foi definida como desfecho primário. Os desfechos secundários incluíram: consolidação, função do cotovelo de acordo com os critérios Broberg-Morrey, tempo de cirurgia, uso de fluoroscopia, e complicações (ou seja, infecção, perda de redução, lesão neurológica, ou complicações relacionadas aos materiais). Os resultados clínicos foram avaliados durante o primeiro ano pós-operatório. A consolidação foi avaliada nas semanas 3, 6, 8 e 16 do pós-operatório, além de após seis e doze meses. A consolidação bem-sucedida foi definida pela formação da ponte óssea em pelo menos 3 dos 4 córtices.
Tamanho da Amostra
Não há estudos prévios que comparem MIPO com HIM. Estabelecemos que a função do ombro seria pior com HIM, de acordo com os resultados de estudos anteriores. Consideramos que a diferença de 6 pontos na escala UCLA entre os dois grupos era a menor diferença de importância clínica. Consideramos um 6,4 DP, com base no cálculo dos resultados da escala UCLA de Bain et al.
Randomização
Os pacientes foram alocados nos grupos por uma simples estratégia de randomização com uma ferramenta disponível em http://www.random.org/coins/. Depois que o participante foi anestesiado, a randomização foi realizada por um assistente que não participou do procedimento cirúrgico. Um teste bicaudal de 95% de confiabilidade e potencial de 80% precisava de 18 pacientes em cada grupo. Antecipando uma perda de 10% durante o acompanhamento pós-cirúrgico, determinamos que a amostra necessária estimada era de 20 pacientes por grupo.
Mascaramento
Um fisioterapeuta que estava alheio à alocação dos pacientes e que não estava envolvido com a reabilitação deles realizou a avaliação clínica e contabilizou as pontuações pós-operatórias. Os pacientes estavam de manga longa e o avaliador dos resultados foi instruído para evitar perguntas relacionadas ao tipo de tratamento que receberam. Os indivíduos responsáveis pela análise estatística não possuíam informações acerca da identificação do paciente e sobre a alocação de grupo. Os pacientes não foram informados dos procedimentos cirúrgicos de fato realizados.
Análise estatística
As variáveis contínuas foram reportadas como média ± 1 DP. As diferenças entre os grupos em dados contínuos foram analisadas com o teste t de Student. Com relação aos dados não normais, foram comunicados a mediana e o intervalo interquartil, tendo sido utilizado um teste U de Mann-Whitney para realizar a análise. P. < 5 foi a significância estatística considerada. Foi realizada uma análise por intenção de tratar, e os dados faltantes foram analisados pelo método de análise da última observação levada a termo (LOCF).
Resultados
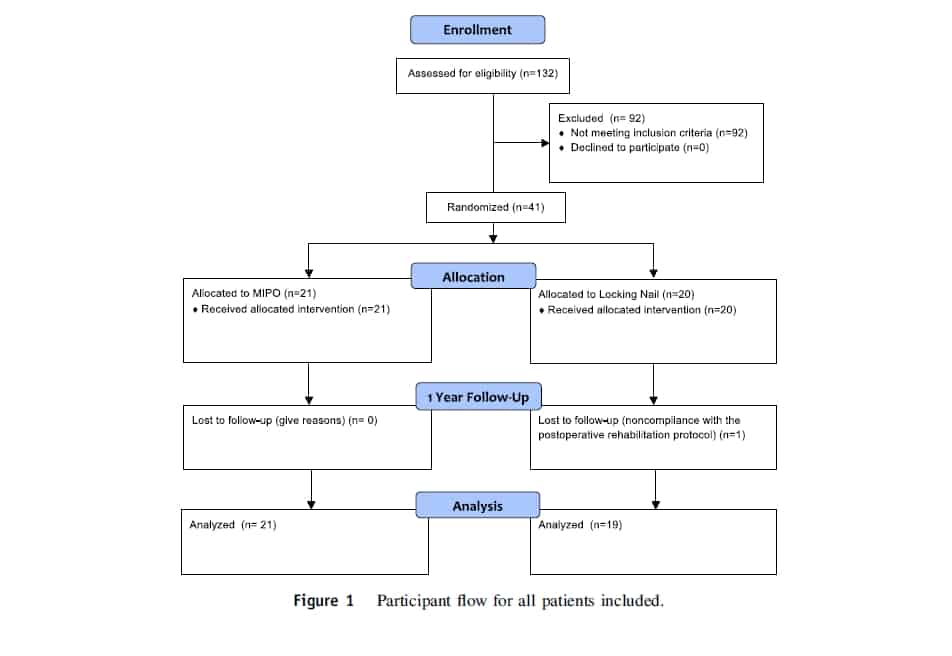
O fluxo participante entre junho de 2003 e dezembro de 2007, 132 pacientes com fraturas diafisárias foram tratados em nosso hospital e avaliados quanto a elegibilidade para este estudo. Noventa e dois pacientes não cumpriram os critérios de inclusão, e nenhum paciente se recusou a participar do estudo. Quarenta pacientes (41 fraturas), que cumpriram os critérios de inclusão e concordaram em participar, foram incluídos no estudo. Um paciente que teve uma haste bloqueada inserida na cirurgia foi excluído devido ao não cumprimento do protocolo de reabilitação pós-operatória.
Dados de Referência
A média de idade dos pacientes foi de 44,8 anos (intervalo de confiança [IC] DE 95%, 36, 98 – 52,55 anos; DP, de 17,1 anos). No grupo MIPO, em comparação, 38,4 anos (95% de IC, 28,55 – 46,71 anos; DP, de 19,1 anos) no grupo HIM. O braço direito foi o braço afetado em 22 pacientes (55%). O tempo médio decorrido entre a fratura e o tratamento cirúrgico foi de 8 dias, variando de 1 a 30 dias em ambos os grupos. Quinze doentes apresentaram lesões associadas. Três pacientes apresentaram fraturas expostas (2 no grupo MIPO e 1 no grupo HIM).
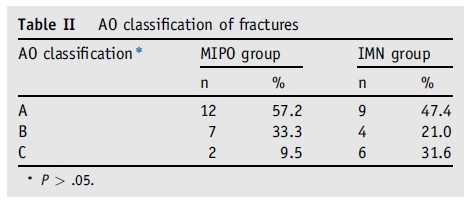
Uma análise de dados pareados foi realizada nesses dois grupos para assegurar que os pacientes possuíssem características demográficas similares. Não foi detectada diferença entre os dois grupos no que diz respeito à idade, sexo, mecanismo traumático, classificação AO de Müller, lesões associadas e fratura ipsilateral dos membros superiores. O membro dominante foi afetado em 76,2% dos casos no grupo MIPO e em 57,9% dos casos no grupo HIM (P = .028).
Resultados
Desfecho primário
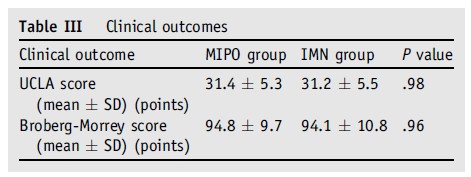
Após o primeiro ano de acompanhamento, os pacientes do grupo MIPO não mostraram diferença na pontuação UCLA total em comparação com o grupo HIM (P = .98, teste U de Mann-Whitney). A pontuação UCLA média foi de 31,4 pontos (IC de 95%, DP de 5,3 pontos) para o grupo MIPO e 31,2 pontos (IC de 95%, 28,49 – 33,83 pontos; DP de 5,5 pontos) para o grupo HIM. A pontuação UCLA não mostrou diferença alguma entre dor (P = .95), função do ombro (P = .84), flexão ativa (P = .92), e força de flexão do ombro (P > .99). As pontuações UCLA mostraram resultados de bons a excelentes em 85% dos pacientes do grupo MIPO e em 80% dos pacientes do grupo HIM.
Desfechos secundários
Função do cotovelo
Ao primeiro ano de acompanhamento, a média Broberg-Morrey foi de 94.8 pontos (IC 95%, 88,62 – 98,53 pontos; DP, de 9,7 pontos) para o grupo MIPO e de 94,1 pontos (IC 95%, 88,83 – 99,28 pontos; DP, de 10,8 pontos) para grupo HIM. Não houve diferenças na pontuação total de Broberg-Morrey (P = .96, teste U de Mann-Whitney). Não houve diferenças entre os grupos MIPO e HIM no âmbito das pontuações de Broberg-Morrey para dor no cotovelo (P > .99), estabilidade (P > .99), amplitude de movimento (P > .99), e força (P = .92). Na avaliação subjetiva, 2 pacientes (1 de cada grupo) consideraram-se insatisfeitos com o tratamento. No grupo MIPO, 85,7% dos pacientes relataram resultados de bons a excelentes. No grupo HIM, o valor foi de 90,5%.
Tempo de cirurgia e fluoroscopia
Não houve diferença entre os grupos para o total do tempo cirúrgico, mas uma diferença de significância estatística foi vista no tempo da fluoroscopia durante a cirurgia, com uma média de tempo de realização de 81,1 segundos para o grupo MIPO e 143,1 segundos para o grupo HIM (P = .005).
Resultados radiográficos
As fraturas consolidaram em 39 dos 40 pacientes, com uma média de 7,2 semanas para a consolidação clínica. No grupo HIM houve a não consolidação de uma das fraturas. Não ocorreram má consolidações. Não houve diferenças significativas entre os grupos no que diz respeito à não consolidação (P = .475).
Houve complicações em um dos pacientes do grupo MIPO: uma infecção em um ferimento profundo precisou de desbridamento. E um paciente no grupo HIM apresentou infecção superficial, tratada com antibiótico intravenoso, curada. Dois pacientes do grupo MIPO desenvolveram rigidez sintomática do ombro, receberam tratamento clínico e fisioterapia. O parafuso distal foi grande demais em dos casos do grupo HIM, mas o problema não atrapalhou a extensão do cotovelo e do tríceps. Foi observada neurapraxia do nervo cutâneo lateral do antebraço em um paciente do grupo HIM, mas curou-se sozinha após três dias. Um dos pacientes do grupo MIPO apresentou um hematoma extenso. A pessoa foi submetida à drenagem e revisão da hemostase menos de três horas após a fixação da fratura. As complicações foram similares entre os grupos, sem diferença significativa para infecção (P > .99), rigidez sintomática do ombro (P = .488), e neurapraxia (P = .475).
Discussão
Nenhum estudo prospectivo randomizado anterior comparou grupos MIPO e HIM em relação à fraturas diafisárias. Este estudo pode ser considerado o primeiro estudo randomizado a comparar duas técnicas de estabilidade relativa para fraturas da diáfise do úmero. Os resultados não mostraram diferença na função do ombro e dor entre os grupos MIPO e HIM. Os grupos obtiveram resultados de bons a excelentes em 85% e 80% dos casos, respectivamente. A função do ombro, dor e força foram mensuradas pela Pontuação UCLA, e também não se mostraram diferentes. Embora a HIM esteja relacionada com a dor no ombro, o nosso estudo não mostrou diferenças nem complicações relacionadas com a função do ombro com a HIM. O ponto de acesso HIM foi realizado através de via aberta, e o tendão supraespinhal foi aberto em âmbito medial, preservando sua inserção no tubérculo maior. O protocolo de reabilitação pós-operatória de ambos os grupos também foi o mesmo, evitando a restrição prolongada da amplitude de movimento do ombro, mesmo no grupo HIM. Os bons resultados relacionados à função do ombro no grupo HIM poderiam ser explicados por esta abordagem tradicional. De forma inesperada, 2 casos apresentaram rigidez sintomática no grupo MIPO. Um paciente teve infecção durante o início do período pós-operatório e alcançou uma má Pontuação UCLA (16 pontos) na última revisão. Outro paciente alcançou uma boa pontuação UCLA final (29 pontos) na última revisão.
Uma crítica à técnica MIPO está relacionada ao risco de perda de movimento do cotovelo causada pela formação cicatricial no músculo braquial. Numa análise retrospectiva de 35 pacientes, Concha et al. mostraram que a amplitude de movimento do cotovelo ativo era de 114 em média (de 60 – 135). No entanto, o estudo incluiu 15 pacientes com fratura exposta e 6 com paralisia pré-operatória do nervo radial. Nosso estudo não incluiu pacientes com lesões pré-operatórias no nervo radial, e apenas 3 casos de fraturas expostas foram estudados. Além disso, a reabilitação pós-operatória imediata estava disponível para todos os pacientes em nosso estudo, permitindo excelentes resultados para a função do cotovelo e para a amplitude de movimento em ambos os grupos, com uma média de Broberg-Morrey de 94,8 pontos para MIPO e 94,1 pontos para HIM.
A não consolidação é uma complicação comum relacionada a técnica ORPO para fraturas da diáfise do úmero. Embora estudos randomizados anteriores, que tenham comparado ORPO e HIM como tratamento para fraturas diafisárias, não tenham mostrado que HIM diminui a incidência desta complicação, há diversas dificuldades técnicas associadas a ORPO quando se trata de fraturas cominutivas. Com a HIM, a redução e o alinhamento das fraturas cominutivas também se tornam desafios técnicos. Acreditamos que a MIPO é uma técnica mais fácil, em particular para este tipo de fratura, e alinhá-las também é mais fácil com o auxílio de uma placa anterior. Não observamos redução significativa no tempo de cirurgia, mas descobrimos que menos tempo foi gasto com a fluoroscopia através da técnica MIPO. Tivemos 21 casos, (12 no grupo MIPO) com fratura do tipo A e 11 casos (7 no grupo MIPO) com fratura do tipo B.
Nosso estudo trouxe 8 pacientes com fratura Tipo C, que é a melhor indicação para a técnica MIPO. Embora não seja possível tirar conclusões de uma pequena análise de subgrupo, os pacientes com fraturas de tipo A, B ou C não mostraram qualquer diferença na consolidação óssea dentro do grupo MIPO porque não tivemos casos de não consolidação neste grupo. Apenas um paciente do grupo HIM apresentou não consolidação. Este paciente teve uma fratura transversal, e uma lacuna de 2 mm permaneceu após o procedimento cirúrgico. Embora o paciente tenha obtido um mau resultado clínico, pontuação UCLA de 16 pontos, ela não concordou em submeter-se a outro procedimento cirúrgico para tratar a não consolidação e continuou com a HIM, sem qualquer complicação adicional. Estudos anteriores comparando HIM com ORPO mostraram uma incidência média de 4,3% de infecção a partir de dados agrupados de 4 estudos clínicos, e uma revisão sistemática não mostrou qualquer diferença nas taxas de infecção.
Em nosso estudo, 2 pacientes, 1 de cada grupo, tiveram infecções, o que indicou uma incidência de 5% de infecção. Existem vários outros fatores relacionados com as taxas de infecção, e encontrar uma diferença entre técnicas minimamente invasivas semelhantes iria requerer, muito provavelmente, uma mostra maior composta de pacientes com idades, comorbidades e lesões associadas semelhantes.
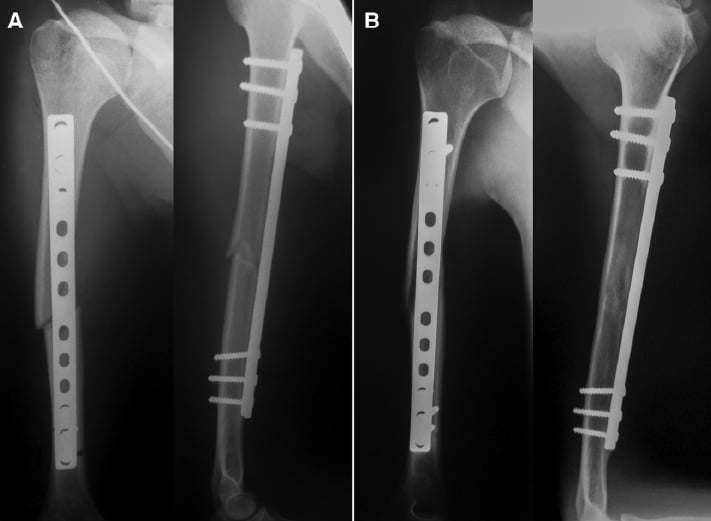
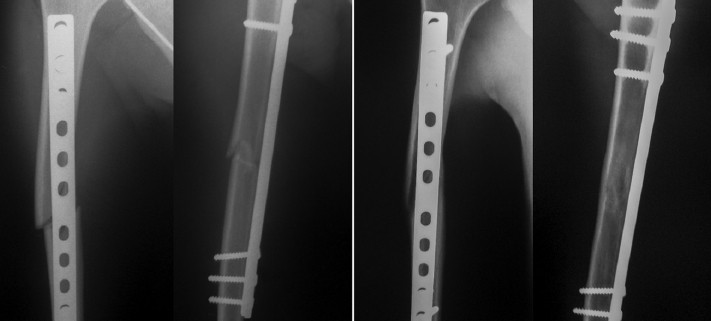
Immediate (A) and 1-year (B) postoperative radiographs of humeral shaft fracture treated by MIPO.
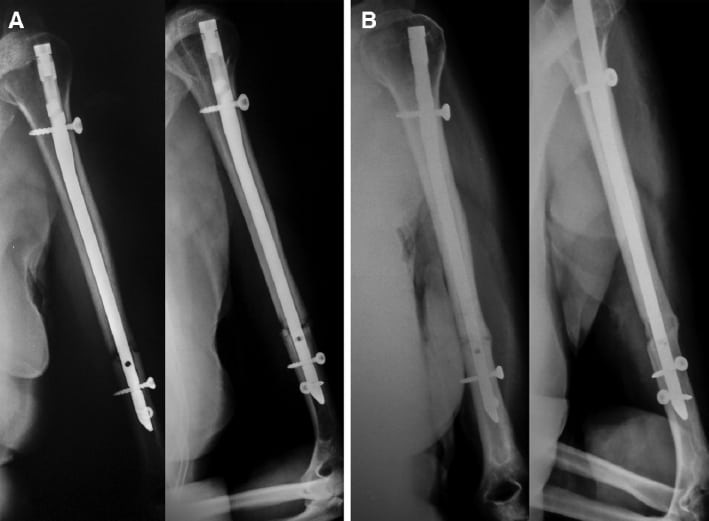
Immediate (A) and 1-year (B) postoperative radiographs of humeral shaft fracture treated by IMN.
Referente a lesão do nervo radial na MIPO, Livani et al indicam que a distância entre o nervo radial e a placa teve variação de 1,6 a 19,6 mm em pacientes com fraturas do terço médio, a variação foi ainda menor para as fraturas do terço distal (1,0 a 8,1 mm). Em nosso estudo, nenhum paciente sofreu lesão no nervo radial relacionada com a fixação cirúrgica das fraturas no úmero. A incidência de lesão do nervo radial pela técnica MIPO é pequena. Num estudo comparativo retrospectivo entre Mipo e redução aberta convencional, An et al. demonstraram uma incidência de lesão do nervo radial de 31,3% (5 casos) no grupo de redução aberta versus incidência de 0% no grupo MIPO. Outros conjuntos também não relataram lesões no nervo radial.
Pospula, Abu Noor e Ji et al. relataram lesão do nervo radial em 1 caso cada (incidências de 8% e 4%, respectivamente). Concordamos com Livani et al. e acreditamos que a lesão do nervo radial pode ser evitada com a MIPO com abordagem tradicional: evitar afastadores distais, manipular com cuidado os tecidos moles, ter um bom posicionamento de placa anterior, manter o cotovelo semi-flexionado, e introduzir a placa de modo distal para proximal em fraturas mais distais, e de modo proximal para distal em fraturas do terço médio. Em nosso estudo, embora o parafuso de bloqueio distal da HIM tenha sido inserido através de uma pequena incisão, um dos pacientes apresentou neurapraxia do nervo cutâneo lateral do antebraço. Nenhum dos pacientes do grupo MIPO apresentou esta complicação. Usando critérios de inclusão amplos, nosso estudo teve como objetivo ter uma validade externa adequada, na qual as fraturas no úmero podem vir a ter lesões associadas. Lesões associadas estiveram presentes em 15 pacientes (7 do grupo HIM e 8 do MIPO), e a pontuação UCLA média neste grupo foi de 29,3 pontos (de 14 a 35 pontos). Cinco pacientes tiveram uma fratura ipsilateral, com pontuação UCLA média de 31,4 pontos (de 22 a 35 pontos). Dois apresentaram maus resultados (Pontuação UCLA < 20 pontos), e ambos possuíam lesões associadas. Em nosso estudo, a distribuição de lesões associadas foi semelhante entre os 2 grupos e não pareceu afetar a comparação.
O nosso estudo tinha algumas limitações. Os pacientes não sabiam com clareza o procedimento cirúrgico realizado, e a avaliação do resultado foi feita por um fisioterapeuta, às cegas, que foi instruído a evitar perguntas relacionadas ao tratamento do paciente. No entanto, em nossa instituição, os pacientes têm livre acesso às radiografias de rotina, que em geral são usadas em problemas de compensação dos trabalhadores. Portanto, acreditamos que não é possível presumir que os pacientes estavam alheios ao tratamento recebido. Outra limitação é que o número de pacientes envolvidos era pequeno. Uma análise de capacidade post hoc foi realizada e mostrou capacidade limitada, o que talvez possa representar uma indicação de resultado falso negativo (erro do tipo II). Embora não possamos afirmar que ambas as técnicas não são diferentes em relação à função do ombro, nossos resultados mostraram que a técnica MIPO é uma técnica nova, segura e eficaz, e esses resultados podem ser usados em futuras revisões sistemáticas. A principal força do nosso estudo é a originalidade. Acreditamos que um grupo controle com o mesmo princípio de estabilidade poderia ser usado para avaliar a eficácia da técnica MIPO em relação à função do ombro com menor viés do que um grupo de redução aberta/controle de fixação interna. Nós não tínhamos um grupo controle não operacional porque os critérios de inclusão para o estudo envolviam apenas fraturas diafisárias com desvio. Acreditamos que o procedimento MIPO tem várias outras vantagens que não foram avaliadas por este estudo clínico. É uma técnica segura com redução e alinhamento um tanto fáceis se a compararmos com outras técnicas disponíveis, e envolve menos exposição à radiação para o cirurgião.
Embora os custos não tenham sido avaliados pelo nosso estudo de forma direta, este é diminuído pelo uso de placas de compressão dinâmicas em vez de hastes intramedulares. Estudos randomizados futuros devem ser realizados com tamanhos de amostra maiores e períodos de acompanhamento mais longos devem ser estabelecidos para avaliar ainda mais a eficácia da MIPO para fraturas diafisárias com desvio.
Conclusão
Não há diferença significativa na função do ombro entre o tratamento das fraturas diafisárias com desvio através de haste intramedular anterógrada e da osteossíntese minimamente invasiva com placa, apesar do alcance limitado do estudo.
Referências: https://www.jshoulderelbow.org/article/S1058-2746(14)00120-7/references

Deixe uma resposta
Want to join the discussion?Feel free to contribute!